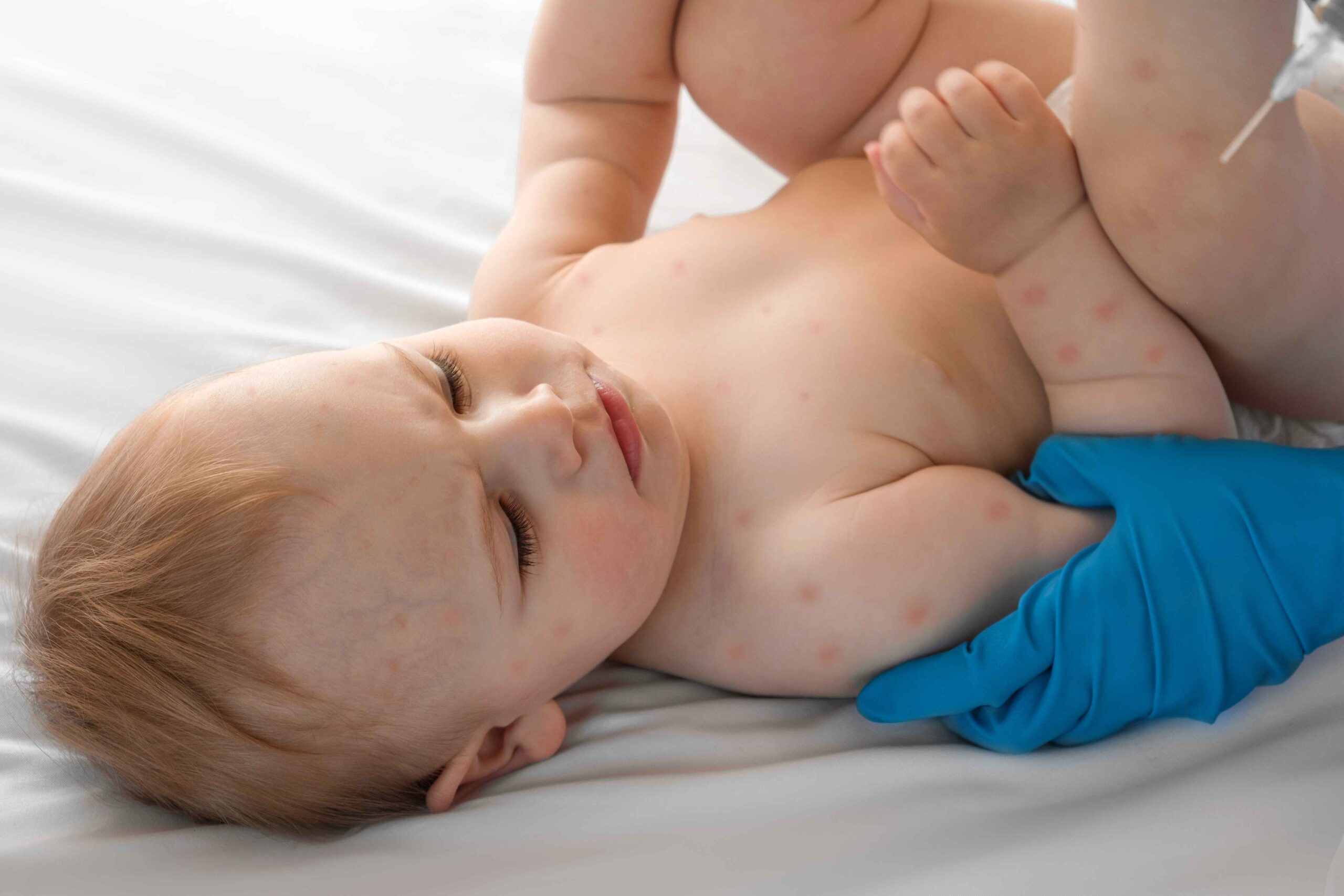
Ospa, a kobieta w ciąży — objawy, powikłania, ryzyko dla płodu.

Ospa w okresie ciąży to temat, który budzi wiele pytań i niepokoju u przyszłych mam. Czy ospa wietrzna w ciąży może być groźna dla płodu? Jak rozpoznać objawy ospy w ciąży i co zrobić, jeśli kobieta miała kontakt z osobą chorą — czy można zarazić się ospą drugi raz? W internecie, na niejednym forum, wiele kobiet szuka odpowiedzi na te pytania. Dlatego w tym artykule wyjaśniamy najważniejsze fakty i rozwiewamy najczęstsze wątpliwości dotyczące zachorowania na ospę podczas ciąży.
Ospa a kobieta w ciąży – jak można się zarazić i jakie są objawy?
Ospa wietrzna (łac. varicella) to powszechna i niezwykle zakaźna choroba wirusowa wywoływana przez patogen o nazwie VZV (Varicella-Zoster Virus), należący do grupy DNA-wirusów z rodziny Herpesviridae. Zakażenie tym patogenem stanowi pierwotną formę kontaktu organizmu z wirusem. U dzieci ospa zazwyczaj przebiega łagodnie, jednak ospa w ciąży może mieć znacznie cięższy przebieg i wiązać się z większym ryzykiem powikłań zdrowotnych u przyszłej mamy.
Najczęściej objawy ospy w ciąży obejmują:
- gorączkę,
- ogólne osłabienie i uczucie rozbicia,
- charakterystyczną, swędzącą wysypkę.
Wysypka w przebiegu ospy wietrznej w ciąży rozwija się etapami. Zmiany skórne przechodzą kolejno przez kilka faz i są najbardziej charakterystycznym objawem ospy podczas ciąży, na podstawie którego lekarz dokonuje ostatecznej diagnozy ospy w 1. trymestrze, w 2. trymestrze lub 3. trymestrze ciąży:
- najpierw pojawiają się plamki i grudki,
- następnie powstają pęcherzyki wypełnione przejrzystym płynem,
- na końcu zmiany zasychają i tworzą strupy.
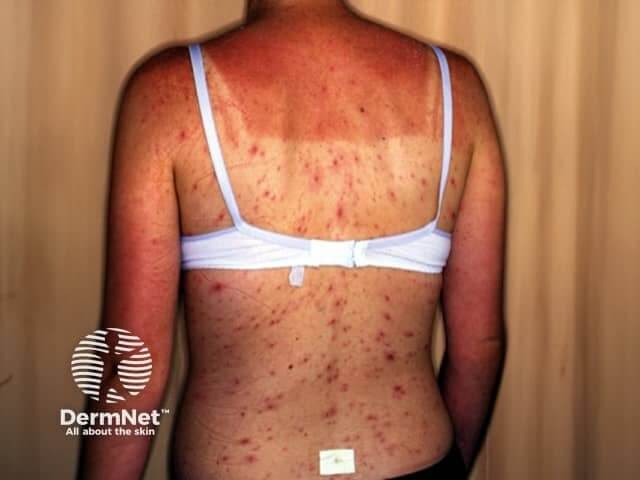
Niemal na każdym forum internetowym dla przyszłych mam kobiety pytają, czy ospa jest groźna dla kobiet w ciąży? U kobiet ciężarnych choroba może przebiegać ciężej niż u dzieci, a jednym z najpoważniejszych powikłań, jakie może wywołać ospa wietrzna w ciąży, jest wirusowe zapalenie płuc.
Jak można zarazić się ospą będąc w ciąży?
Wirus ospy wietrznej rozprzestrzenia się bardzo łatwo, dlatego ospa a kobieta w ciąży to temat, który wymaga szczególnej uwagi, szczególnie gdy kobieta nie chorowała nigdy na ospę i nie została zaszczepiona przeciwko tej chorobie. Do zakażenia dochodzi najczęściej:
- drogą kropelkową – wirus przenosi się z powietrzem podczas kaszlu lub mówienia osoby chorej,
- przez bezpośredni kontakt z płynem znajdującym się w pęcherzykach skórnych,
- rzadziej poprzez kontakt z przedmiotami zanieczyszczonymi wydzieliną z pęcherzyków.
Patogen wnika do organizmu przede wszystkim przez drogi oddechowe oraz spojówki oczu.
Pierwsze objawy ospy w ciąży a zakaźność
Ekspert radzi
Warto pamiętać, że osoba chora zaczyna zarażać otoczenie już około 48 godzin przed pojawieniem się wysypki i pozostaje zakaźna do momentu, gdy wszystkie pęcherzyki pokryją się strupami. Z tego powodu kontakt z osobą chorą, np. z chorym dzieckiem, z którym przebywa się w domu, bywa trudny do uniknięcia.
Na forum przyszłe mamy pytają: Czy można zarazić się ospą drugi raz będąc w ciąży?
Wiele przyszłych mam zastanawia się, czy można zarazić się ospą drugi raz w ciąży i czy taka sytuacja stanowi realne zagrożenie dla przebiegu ciąży.
Zgodnie z aktualną wiedzą medyczną ospa wietrzna w trakcie ciąży, podobnie jak poza nią, jest chorobą, którą zazwyczaj przechodzi się tylko raz w życiu. Po przebyciu zakażenia lub po pełnym cyklu szczepień organizm wytwarza trwałą odporność.
Dlatego odpowiedź na pytanie: ,,Czy można zarazić się ospą drugi raz będąc w ciąży?”, które pojawia się na niejednym forum internetowym dla przyszłych mam brzmi: sytuacja, w której dojdzie do ponownego zachorowania należy do rzadkości. Opisywana jest głównie u osób z poważnymi zaburzeniami odporności.
Ospa wietrzna w ciąży – co jeszcze może się wydarzyć po kontakcie z osobą chorą?
Warto wiedzieć, że wirus po pierwszym zakażeniu nie znika z organizmu – pozostaje w stanie uśpienia w zwojach nerwowych.
Ekspert radzi
W sprzyjających warunkach wirus VZV może się uaktywnić, jednak nie powoduje wtedy ponownej ospy wietrznej, lecz inną postać zakażenia: półpasiec. Jeśli kobieta w ciąży nie jest pewna, czy chorowała wcześniej na ospę wietrzną, lekarz może zlecić badanie krwi w kierunku swoistych przeciwciał IgG (oznaczenie przeciwciał najlepiej wykonać jeszcze na etapie przygotowań do zajścia w ciążę).
Inna istotna informacja dla przyszłych mam jest również taka, że ospa w ciąży może rozwinąć się u kobiety, która wcześniej nie chorowała na tę infekcję, także po kontakcie z osobą chorującą na półpasiec. W takiej sytuacji ryzyko zakażenia jest jednak mniejsze i dotyczy przede wszystkim bezpośredniego kontaktu z aktywnymi zmianami skórnymi.
Czy ospa jest groźna dla kobiet w ciąży — powikłania ospy w 1., 2. i 3. trymestrze
Zachorowanie na ospę wietrzną podczas ciąży jest traktowane przez lekarzy jako stan wysokiego ryzyka, ponieważ choroba ta u ciężarnych przebiega znacznie ciężej niż u dzieci czy nieciężarnych kobiet dorosłych.
Niestety, statystyki wskazują, że śmiertelność z powodu ospy u kobiet w ciąży jest pięciokrotnie wyższa niż w pozostałej populacji dorosłych [1]. Najpoważniejszym zagrożeniem dla przyszłej mamy jest ospowe zapalenie płuc, które dotyka nawet do 20% chorych ciężarnych i wiąże się z wysoką śmiertelnością, sięgającą w niektórych przypadkach 14% [2].
Ryzyko ciężkich powikłań ospy w ciąży, w tym zapalenia mózgu czy wątroby, wzrasta wraz z zaawansowaniem ciąży, czyli jest większe w 2. i 3. trymestrze ciąży, w porównaniu z 1. trymestrem.
Odpowiadając na częste pytanie z forów internetowych: ,,Czy ospa jest groźna dla kobiet w ciąży?” jeszcze raz warto podkreślić, że gdy kobieta przechorowała ospę w dzieciństwie lub przeszła pełny cykl szczepień przeciw ospie, ryzyko, że drugi raz zachoruje na ospę podczas ciąży jest znikome, choć nie zerowe.
Możliwe powikłania ospy w 1. trymestrze, 2. trymestrze i 3. trymestrze: ryzyko dla płodu
Poziom zagrożenia dla płodu zależy przede wszystkim od momentu ciąży, w którym doszło do zakażenia:
- 1. trymestr ciąży a ospa: Dobrą wiadomością jest to, że zachorowanie na początku ciąży zazwyczaj nie zwiększa ryzyka poronienia samoistnego. Istnieje jednak niewielkie ryzyko (szacowane na około 0,7%) wystąpienia zespołu ospy wrodzonej (FVS), który wiąże się z poważnymi uszkodzeniami płodu, takimi jak wady wzroku, objawy neurologiczne, czy niedorozwój kończyn [3].
- 2. trymestr ciąży a ospa: To okres najwyższego ryzyka wystąpienia zespołu ospy wrodzonej, szczególnie między 13. a 20. tygodniem ciąży (ryzyko wynosi wtedy ok. 2%) [3]. Wirus może spowodować u dziecka głębokie blizny skórne, małogłowie, wodogłowie, zaćmę, a nawet upośledzenie umysłowe. Śmiertelność noworodków urodzonych z tym zespołem w pierwszym miesiącu życia wynosi około 30% [2]. Po 20. tygodniu ciąży ryzyko wad wrodzonych w przypadku zachorowania na ospę w 2. trymestrze ciąży znacząco spada, gdyż układ odpornościowy płodu zaczyna się bronić przed wirusem.
- 3. trymestr i okres okołoporodowy, a ospa: W kontekście ospy, najbardziej niebezpieczny czas dla noworodka to okres między 5. dniem przed porodem, a 2. dniem po porodzie. Jeśli mama zachoruje pod koniec 3. trymestru ciąży, dziecko rodzi się bez ochronnych przeciwciał matczynych, co prowadzi do poważnych powikłań, takich jak ospa noworodkowa o często bardzo ciężkim, wielonarządowym przebiegu.
Ekspert radzi
Ze względu na te zagrożenia, każdy kontakt kobiety ciężarnej z wirusem ospy, jeśli nie chorowała ona wcześniej, wymaga natychmiastowej konsultacji lekarskiej w celu wykonania badań na swoiste przeciwciała IgG, rozważenia podania immunoglobuliny (VZIG) lub leczenia przeciwwirusowego.
Ospa w czasie ciąży, a podawanie swoistej immunoglobuliny
Podawanie immunoglobuliny w przypadku ospy wietrznej u kobiet w ciąży to kluczowy element profilaktyki poekspozycyjnej, o którym warto wiedzieć następujące rzeczy:
- Swoista immunoglobulina (VZIG) powinna zostać podana kobiecie w ciąży jak najszybciej po kontakcie z wirusem, a optymalne okno czasowe na jej skuteczne zastosowanie to 72 do 96 godzin od momentu ekspozycji (kontaktu ciężarnej z osobą chorą na ospę).
- Tę formę uodpornienia biernego stosuje się u ciężarnych, które nie przechodziły ospy w przeszłości ani nie były na nią szczepione, co musi zostać potwierdzone ujemnym wynikiem badania przeciwciał klasy IgG. Jeśli w badaniach stwierdzi się obecność przeciwciał, podanie immunoglobuliny nie jest zasadne.
- Głównym celem podania immunoglobuliny w przypadku ospy w ciąży jest złagodzenie objawów klinicznych ospy u kobiety w ciąży oraz istotna redukcja ryzyka wystąpienia ciężkich powikłań, takich jak groźne dla życia kobiety ospowe zapalenie płuc.
- Należy mieć świadomość, że choć immunoglobulina VZIG skutecznie chroni zdrowie kobiety, nie ma obecnie jednoznacznych dowodów na to, że preparat ten zapobiega transmisji wirusa przez łożysko lub chroni dziecko przed wystąpieniem zespołu ospy wrodzonej.
- Standardowa dawka preparatu jest przeliczana na masę ciała pacjentki, a jego podanie odbywa się drogą głębokiego zastrzyku domięśniowego lub wlewu dożylnego, w zależności od konkretnego preparatu dostępnego w placówce medycznej.
Ospa w ciąży – podsumowanie najważniejszych informacji dla przyszłych mam
Choć ospa w ciąży może budzić duży niepokój, warto pamiętać, że większość dorosłych kobiet posiada odporność na wirusa VZV, ponieważ chorowała na ospę w dzieciństwie lub została zaszczepiona. Jeśli jednak w 1. trymestrze, w 2. trymestrze lub w 3. trymestrze ciąży dojdzie do kontaktu z osobą chorą na ospę, albo pojawią się jakiekolwiek objawy ospy w ciąży, nie należy zwlekać z konsultacją lekarską. Lekarz oceni ryzyko zakażenia i – w razie potrzeby – zaproponuje odpowiednie postępowanie, np. podanie swoistej immunoglobuliny.
Pamiętaj, że ten artykuł ma charakter wyłącznie informacyjny i nie zastępuje indywidualnej porady medycznej.
W przypadku podejrzenia zakażenia lub kontaktu z osobą chorą na ospę wietrzną w ciąży, zawsze należy skontaktować się z lekarzem. Na forum społecznych dyskusji lekarze podkreślają, że dzięki szybkiej konsultacji można odpowiednio ocenić sytuację (m.in. poprzez zlecenia badania swoistych przeciwciał klasy IgG) i zadbać o bezpieczeństwo zarówno przyszłej mamy, jak i rozwijającego się dziecka, co pomaga zmniejszyć ryzyko wystąpienia powikłań ospy w ciąży.
Bibliografia (dostępy do źródeł internetowych z dnia 11.03.2026):
- Wysoczański Ł. K., Rosner-Tenerowicz A., Zimmer A., Węgierek P. N., Zimmer M., „Ospa wietrzna i półpasiec u kobiet w ciąży i połogu”, Ginekologia i Perinatologia Praktyczna 2019, tom 4, nr 1, s. 8–15.
- Ion A., Orzan O. A., Bălăceanu-Gurău B., „Varicella Zoster Virus Infection and Pregnancy: An Optimal Management Approach”, Pathogens 2025, 14(2), 151. Link DOI: https://doi.org/10.3390/pathogens14020151.
- Seremak-Mrozikiewicz A., Nitsch-Osuch A., Czajkowski K. i wsp., „Rekomendacje Polskiego Towarzystwa Ginekologów i Położników, Polskiego Towarzystwa Wakcynologii oraz Polskiego Towarzystwa Medycyny Rodzinnej dotyczące szczepień kobiet planujących ciążę, ciężarnych oraz karmiących”, Ginekologia i Perinatologia Praktyczna 2023, tom 8, supl. A, s. A10–A24. Link do wersji pierwotnej: https://doi.org/10.5603/gpl.95834.
- Russell L. K., „Management of Varicella-Zoster Virus Infection During Pregnancy and the Peripartum”, Journal of Nurse-Midwifery, Vol. 37, No. 1, 1992.
- Singal A., Schwartz R. A., Bhate C., „Herpes zoster infection in pregnancy: features and consequences”, Archives of Dermatological Research, 2024, 316(4):107. Link DOI: https://doi.org/10.1007/s00403-024-02842-3.
- Pawlaczyk M., Pawlaczyk M., „Ospa wietrzna u kobiet w ciąży”, Medycyna po Dyplomie, 2015/05. Link: https://podyplomie.pl/medycyna/18386,ospa-wietrzna-u-kobiet-w-ciazy.
- Mirlesse V., Lebon P., „La varicelle au cours de la grossesse” [Chickenpox during pregnancy], Archives de pédiatrie 10 (2003) 1113–1118. Link DOI: https://doi.org/10.1016/j.arcped.2003.09.036.